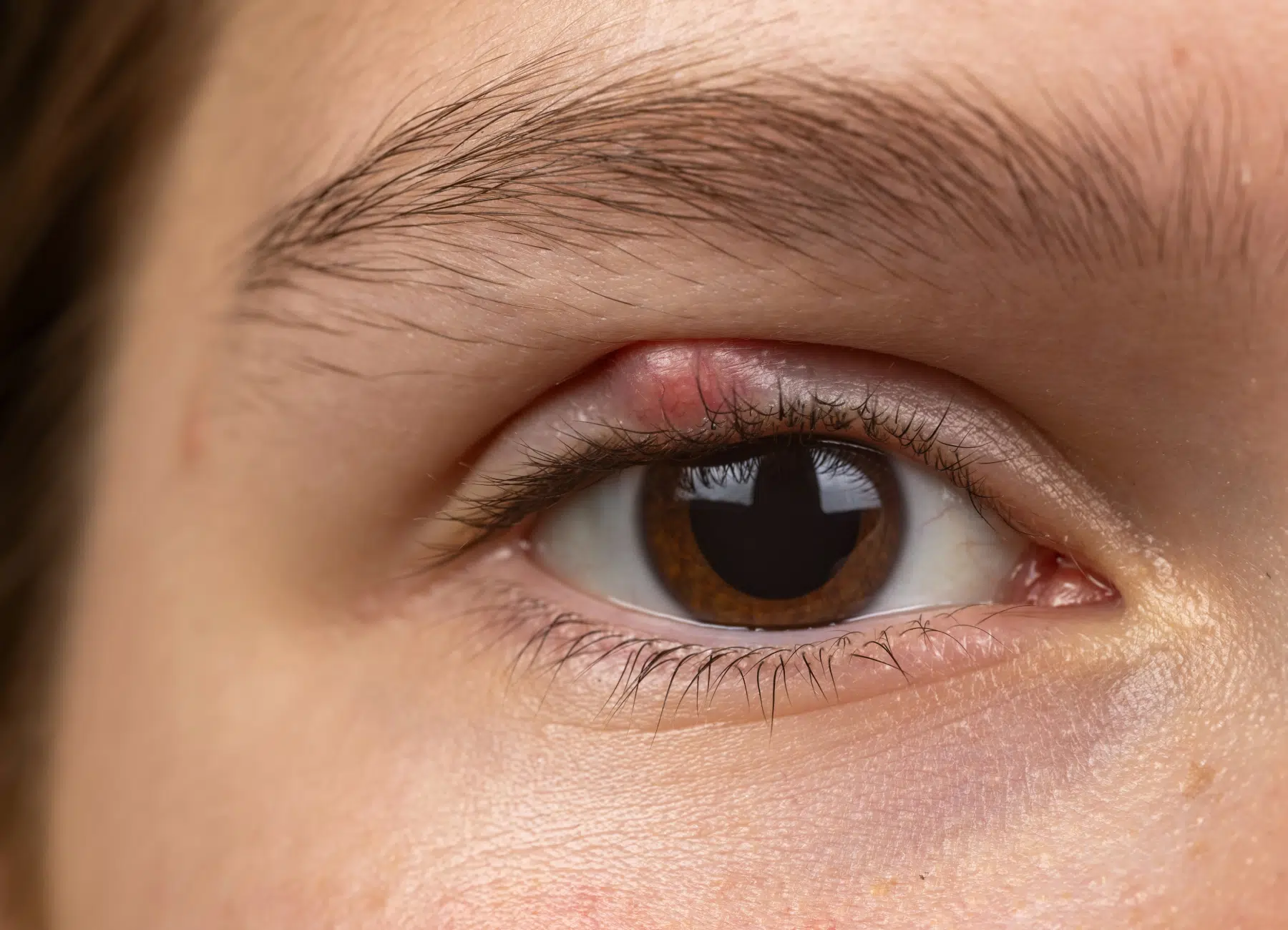
Les glandes de Meibomius, situées à l’intérieur des paupières, jouent un rôle clé dans la production du film lacrymal en sécrétant une substance lipidique essentielle à l’hydratation de l’œil. Cette fine couche d’huile limite l’évaporation des larmes et protège la surface oculaire.
Lorsque le sébum devient trop épais, il peut obstruer l’orifice de la glande, empêchant son écoulement normal. Cette obstruction provoque une accumulation de sécrétion, entraînant une inflammation locale et la formation d’un kyste appelé chalazion. Selon sa localisation, il peut apparaître à l’intérieur de la paupière (chalazion interne) ou à l’extérieur (chalazion externe).